

随着国内外糖尿病的研究取得了重要进展,诊疗新方法和新技术不断问世,相关临床研究证据持续丰富。
2024年最后一天,《中国糖尿病防治指南(2024版)》(以下简称《2024版指南》)正式发布!
作为糖尿病防治领域的权威指导文件,《2024版指南》相比《中国2型糖尿病防治指南(2020年版)》(以下简称《2020版指南》),在中国糖尿病流行病学、诊断与分型、筛查和评估、教育和管理等方面均提出了新的理念与策略。

中国糖尿病流行病学
《2020版指南》中糖尿病的知晓率、治疗率和控制率分别为36.5%、32.2%、49.2%,《2024版指南》中明确指出糖尿病的知晓率、治疗率和控制率有所改善,但仍处于低水平,分别为36.7%、32.9%、50.1%。
在影响因素方面,《2024版指南》新增“生活方式的改变”和“环境污染”两大因素。

糖尿病的诊断与分型
糖尿病诊断标准更新
《2024版指南》明确空腹血糖、口服葡萄糖耐量试验(OGTT)2h血糖和糖化血红蛋白(HbA1c)是筛查和诊断糖尿病的主要依据。
无糖尿病典型症状者,复查确认的诊断标准不包括随机血糖。与《2020版指南》相比,《2024版指南》糖尿病诊断标准更加严谨、细致。
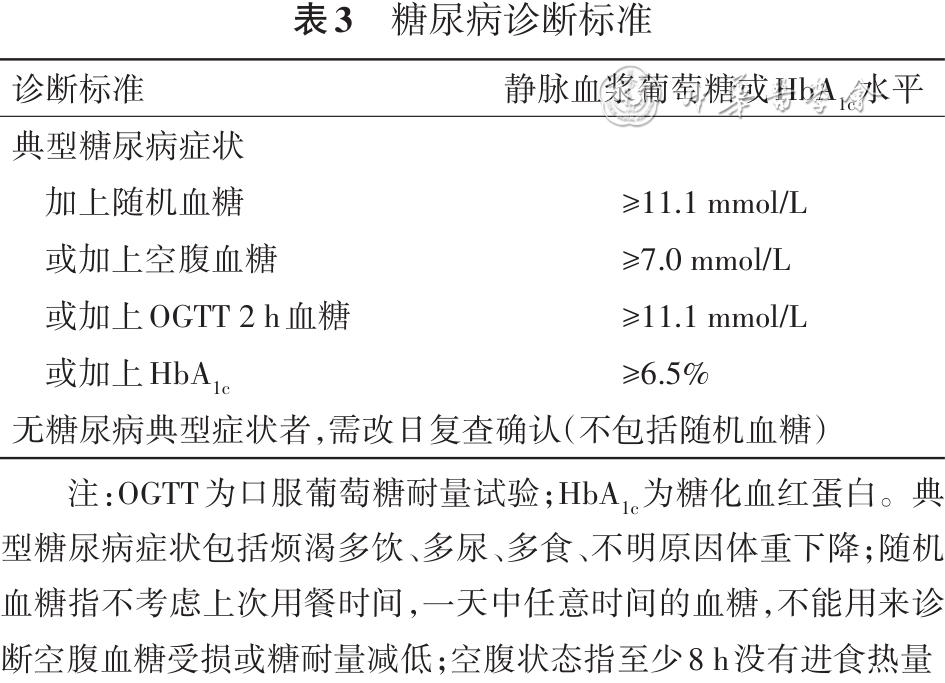
2024版指南
2020版指南
新增“糖尿病分型诊断流程”
根据病因学证据将糖尿病分为4种类型,即1型糖尿病(T1DM)、2型糖尿病(T2DM)、特殊类型糖尿病和妊娠糖尿病。《2024版指南》新增糖尿病分型诊断流程,通过综合考量病史、血糖、HbA1c、C肽及其他相关因素对糖尿病进行分型。
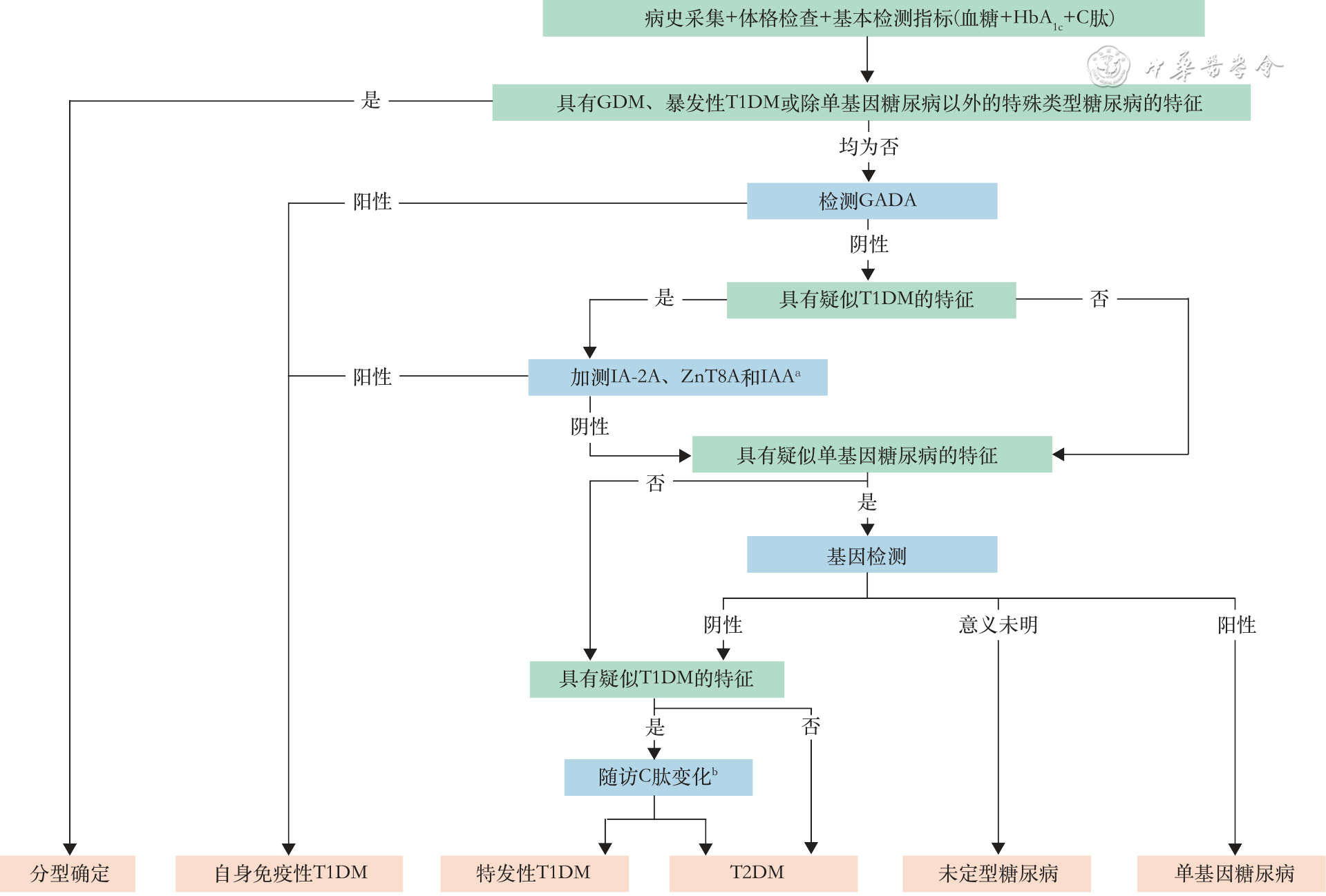
新增“1型糖尿病与2型糖尿病的鉴别”
临床上,不能仅依据血糖水平进行分型,即使是被视为T1DM典型特征的糖尿病酮症酸中毒(DKA)在T2DM中也会出现。《2024版指南》新增的T1DM和T2DM的鉴别要点,为区别T1DM、T2DM提供了更详细的判断依据。

糖尿病的筛查和评估
将糖尿病高危人群年龄由≥40岁调整为≥35岁,并将有代谢相关脂肪性肝病(MASLD)者、有胰腺炎病史者和接受抗病毒治疗的获得性免疫缺陷综合征(AIDS)患者均纳入糖尿病高危人群。

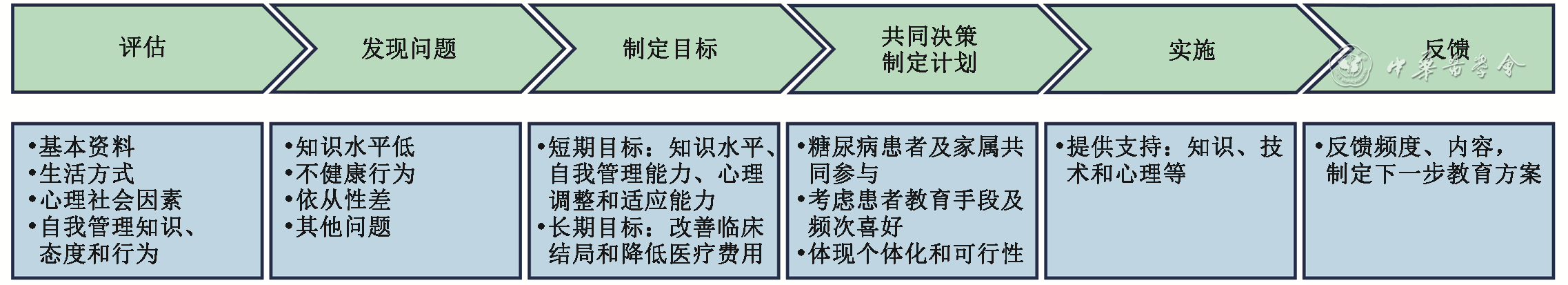
糖尿病的教育和管理
相比《2020版指南》,《2024版指南》增加了多种自我管理教育的方式,如同伴支持教育、家庭糖尿病自我管理教育等,细化教育管理流程,涵盖更全面的心理健康评估和支持,并引入最新的治疗技术和管理策略。
2型糖尿病综合控制目标
和高血糖的治疗路径
在成人2型糖尿病患者个体化HbA1c控制目标设定的主要影响因素中,将不可变因素的“合并症”及“并发症”分别改为“重要合并症”及“是否合并血管并发症”,表述更加严谨。
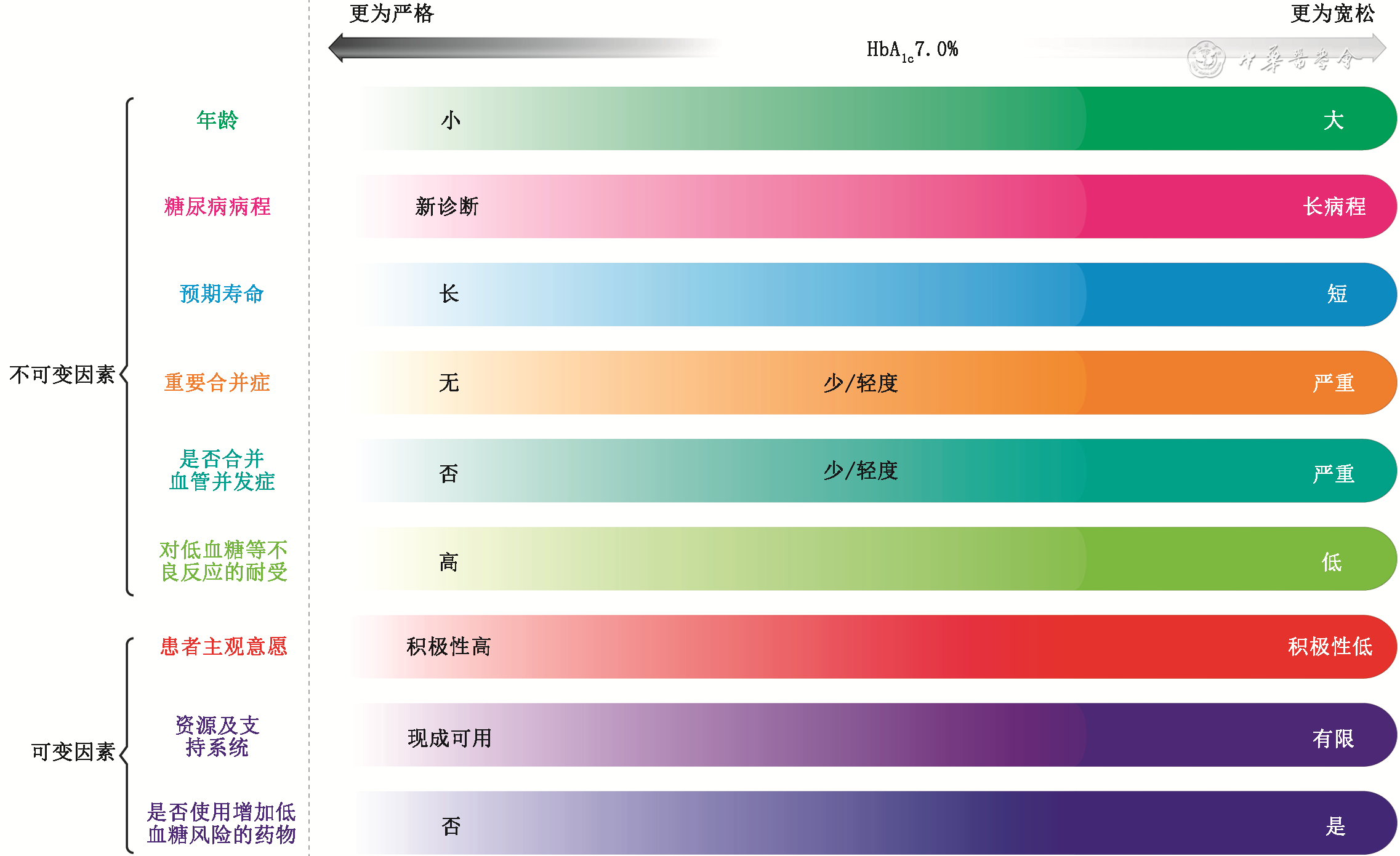
在T2DM高血糖治疗的简易路径中,《2024版指南》强调糖尿病自我管理教育与支持(DSMES)应贯穿于治疗的始终,并提供了更详细的治疗路径。
伴动脉粥样硬化性心血管疾病(ASCVD)或其高风险的T2DM患者,选择有ASCVD获益证据的胰高糖素样肽-1受体激动剂(GLP-1RA)或钠-葡萄糖共转运蛋白2抑制剂(SGLT2i);
伴心力衰竭(HF)的T2DM患者,选择SGLT2i;
伴慢性肾脏病(CKD)的T2DM患者,选择有CKD获益证据的SGLT2i或 GLP-1RA;
不伴ASCVD或其高风险、HF或CKD的T2DM患者,如无超重或肥胖选择二甲双胍治疗;如有超重或肥胖,选择有减重证据的降糖药;
采用一种降糖药治疗血糖不达标者,应采用2种甚至3种不同作用机制的药物联合治疗(包括注射制剂);
在T2DM的任何阶段(包括新诊断时),如出现典型的高血糖症状或酮症,给予胰岛素治疗。
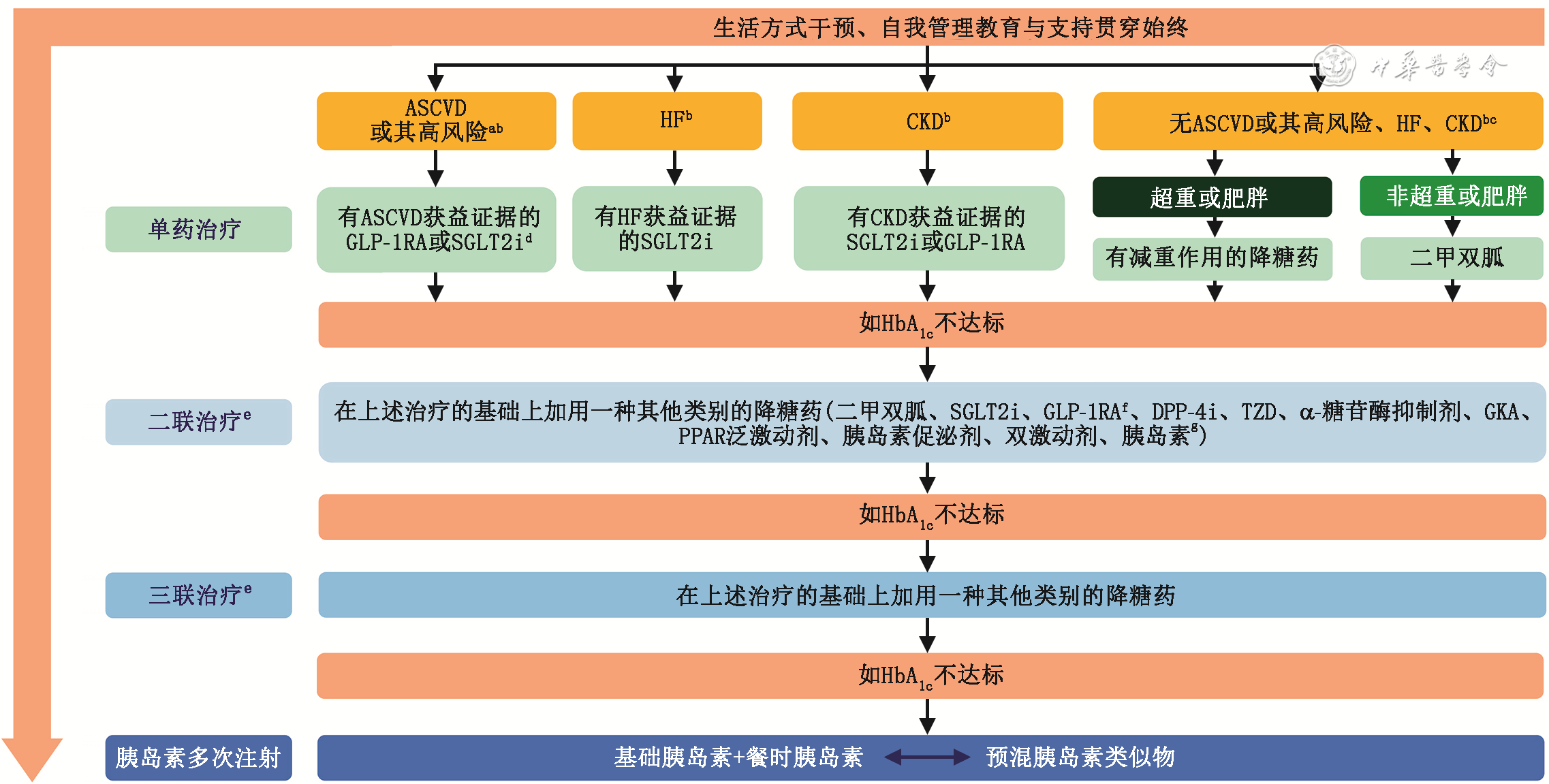
2024版指南
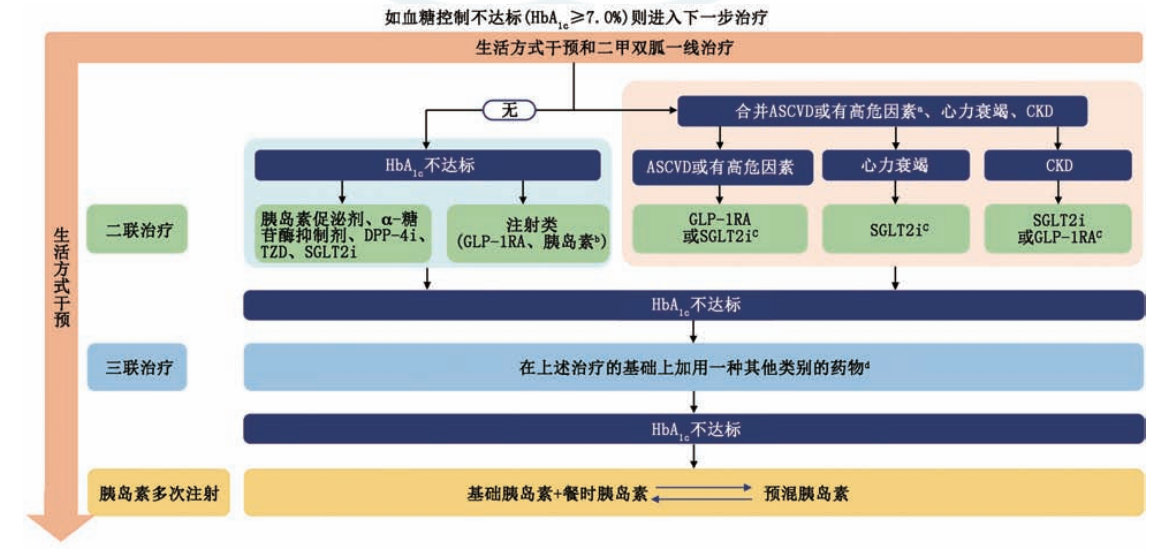
2020版指南
糖尿病的运动治疗
《2024版指南》更新了运动治疗推荐内容,等级由B级提高至A级。
1.建议成人糖尿病患者每周进行至少150~300 min的中等强度有氧运动及2次抗阻练习(A);

2.成人糖尿病患者应增加日常身体活动,减少静坐时间,每30 min可以进行不同强度活动1~5 min,久坐生活方式者运动量应达标(A);
3.伴有急性并发症或严重慢性并发症时,慎行运动治疗(A)。
高血糖的药物治疗
在口服降糖药方面,《2024版指南》新增4类药物——葡萄糖激酶激活剂(GKA)、过氧化物酶体增殖激活受体(PPAR)泛激动剂、口服GLP-1RA以及固定复方口服药制剂。
在胰岛素方面,《2024版指南》增加了依柯胰岛素;新增“T2DM患者在生活方式和口服降糖药联合治疗的基础上,若血糖仍未达到控制目标,可以开始胰岛素或基础胰岛素/胰高糖素样肽-1受体激动剂(GLP-1RA)固定比例复方(FRC)制剂治疗”的建议;提出短期胰岛素强化治疗期间血糖接近正常化的更严格控制目标,如空腹或餐前血糖4.4~6.0mmol/L,2hPG4.4~8.0mmol/L。
2型糖尿病患者的体重管理
超重或肥胖成人2型糖尿病(T2DM)患者的体重管理目标由减轻5%~10%改为减轻5%,通过更严格的减重目标,进一步改善血糖以及血压、血脂等心血管代谢危险因素。

糖尿病慢性并发症
《2024版指南》优化了糖尿病肾脏病(DKD)检测项目和治疗方式。
1.推荐所有2型糖尿病(T2DM)及病程>5年的1型糖尿病(T1DM)患者,每年至少进行1次尿白蛋白/肌酐比值(UACR)和估算的肾小球滤过率(eGFR)评估,以早期发现DKD。对于已确诊DKD的患者,需根据其肾病进展危险分层进行相应的每年至少1~4次随访;
2.优化血糖管理能降低DKD发生风险及延缓肾病进展,应依据eGFR水平选择相应的降糖药物及其剂量范围;
3.推荐首选血管紧张素转化酶抑制剂(ACEI)或血管紧张素Ⅱ受体拮抗剂(ARB)类药物用于合并高血压的DKD患者,以延缓肾病进展及减少心血管事件。对于UACR<30mg/g且不伴高血压的糖尿病患者,不推荐ACEI或ARB类药物作为DKD的一级预防;
4.推荐T2DM合并慢性肾脏病(CKD)患者使用钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)或胰高糖素样肽-1受体激动剂(GLP-1RA),以降低肾病进展及心血管病风险;
5.推荐非甾体类盐皮质激素受体拮抗剂以降低肾病进展及心血管病风险。
糖尿病的特殊情况
《2024版指南》进一步强调了老年糖尿病患者的健康综合评估的重要性,根据健康状况分层制定血压、血脂综合控制目标,根据健康状况分层和治疗分层情况制定血糖综合控制目标,加强老年糖尿病患者的健康管理。

参考文献:
【1】中华医学会糖尿病学分会. 中国糖尿病防治指南(2024版)[J]. 中华糖尿病杂志,2024, 网络预发表.
【2】中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2020年版)[J]. 中华糖尿病杂志,2021,13(04):315-409.

上一篇:2025 ADA糖尿病管理标准更新!核心要点有哪些?
下一篇:没有了

 400-886-0919
400-886-0919








